В Україні офіційно стартувала медична реформа.

30 січня набув чинності Закон України “Про державні фінансові гарантії медичного обслуговування населення”, який якраз і запускає довгоочікуваний процес реформування системи охорони здоров’я.
Як повідомляють у МОЗ, поки що зміни відбудуться лише на рівні первинної ланки (послуги сімейних лікарів, педіатрів та лікарів загальної практики). Решта працюватиме за старими методами. З 2020-го планується, що медреформа запрацює у всіх лікарнях.
Дискусії щодо того, як саме потрібно змінювати вітчизняну медицину, тривали не один рік. Але ключове питання – хто і скільки платитиме за надані послуги. Адже, зважаючи на рівень доходів середньостатистичного українця, платна європейська медицина звучить радше як вирок, аніж райдужна перспектива.
Хто відповідатиме за процес
У відомстві Уляни Супрун пояснили, що вже відбувається підготовка до створення Національної служби здоров’я України (НСЗУ) – національного страховика, який укладатиме договори з установами охорони здоров’я та закуповуватиме у них послуги з медичного обслуговування населення.
“Тепер зможемо оголосити конкурс на посаду глави НСЗУ і двох його заступників, – відзначають у МОЗ. – Плануємо, що до липня НСЗУ почне роботу”.
Також розпочався процес автономізації медустанов – перетворення медичних закладів на комунальні некомерційні підприємства.
У такому статусі вони зможуть укладати договори з Національною службою здоров’я України та отримувати пряме фінансування за надані послуги.
Для входження в реформу заклад первинної медичної допомоги має обрати медичну інформаційну систему (МІС) і підключитися до електронної системи охорони здоров’я, яка зараз працює в тестовому режимі.
Коли та як обирати сімейного лікаря
Відомий уже вислів «гроші ходять за пацієнтом», безперечно, є ключовою ідеєю медичної реформи.
Традиційно, і так було ще з радянських часів, держава видає гроші за принципом «гроші ходять за лікарнею». Тобто на конкретну лікарню виділяється певна сума з бюджету.
Реформатори пропонують, аби в майбутньому гроші виділялись в індивідуальному порядку – на кожного пацієнта окремо. Тобто, якщо до лікаря ніхто не звертається, то і заробляти він, відповідно, нічого не буде.
Якщо до нього все ж таки звернеться пацієнт, то держава видасть йому за одну особу в середньому 210 гривень на рік. Щоправда, цей тариф залежатиме від віку. За літнього пацієнта лікар отримає трохи більше. Скільки саме – в законі не зазначено. Це мають іще напрацювати.
Заплановано також, що кожен лікар вестиме приблизно 2000 пацієнтів і отримуватиме за такої кількості 420 тисяч гривень на рік. Це 35 тисяч гривень на місяць. Менше пацієнтів – менша зарплата.
Отож уже з квітня 2018 року українці почнуть вибирати лікаря первинної допомоги (сімейного лікаря, терапевта, педіатра) і підписувати з ними Декларації. До цього часу підписання Декларацій про вибір лікаря відбуватиметься в пілотному режимі.
До речі, пацієнт може вибирати собі сімейного лікаря як із державних клінік, так і з приватних. І обраний лікар не має права відмовити. Весь цей процес контролюватиме Національна служба здоров’я України. Та чи розроблено тут покроковий план реалізації амбітних завдань – поки що не відомо.
Види послуг
У своєму початковому варіанті медреформа передбачала поділ усіх послуг на три види: повністю безкоштовні, частково оплачувані державою (співоплата) та платні.
Безкоштовні послуги називаються державним гарантованим пакетом, який НСЗУ доповнюватиме і коригуватиме щороку, а Кабмін його затверджуватиме. Гроші на цей пакет становитимуть окрему статтю витрат у бюджеті.
У пакет планують занести 80% найпоширеніших звернень до лікаря: порятунок, невідкладна, первинна допомога (профілактика, діагностика, лікування, реабілітація, спостереження протягом вагітності тощо), паліативна (спрямована на догляд і зниження болю при важких і смертельних захворюваннях), медична допомога.
Остаточний перелік безкоштовних медичних послуг, як пояснюють у міністерстві, буде опубліковано в середині 2019 – на початку 2020 років.
Сьогодні від співоплати вирішили відмовитись, а до переліку платних медичних послуг входить лише стоматологія та естетична медицина.
Наприклад, якщо людина захоче змінити собі розмір носа чи позбутись шраму – їй доведеться за це платити з власної кишені.
Скільки та за що платити
Варто нагадати, що ВР проголосувала за законопроект №6327 ще 19 жовтня. А день перед тим глава комітету з питань охорони здоров’я Ольга Богомолець опублікувала в своєму блозі перелік цін на деякі медичні послуги, які мали б набути чинності уже з 1 січня.
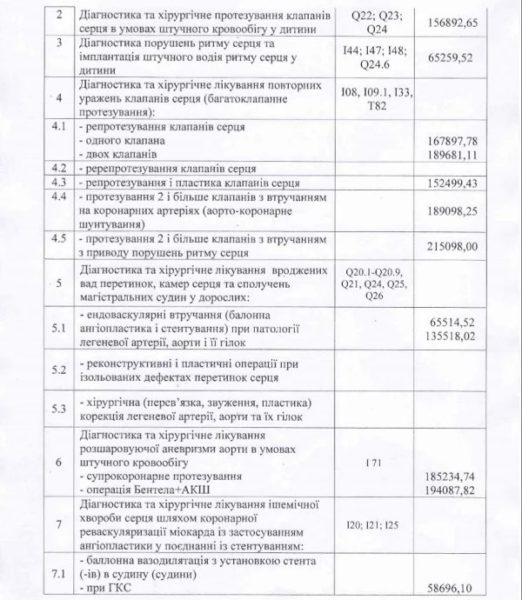
Це викликало шквал обурення з боку громадськості. Адже ціни там вражали. Нагадаємо, згідно з прейскурантом від Богомолець, ціна діагностики порушення ритму серця – 65 тис. грн, аневризма серця – близько 154 тис. грн, шунтування аорти – 130 тис. грн тощо.
Однак у МОЗі всю цю інформацію спростували, назвавши такий викид інформації спекуляціями та перекручуванням фактів.
Зокрема, там зазначили, що остаточні тарифи порахують після закінчення пілотного проекту Міністерства та Національної Академії медичних наук, а список Богомолець – це лише перелік медичних послуг, вартість яких буде покривати держава за пацієнта.
Як пояснив у себе на Фейсбук заступник міністра охорони здоров’я України Павло Ковтанюк, алгоритм дії реформи виглядатиме наступним чином: спершу пацієнт йде в лікарню. Там рахунок за надані послуги виставляють Національній службі здоров’я. Остання повертає лікарні всі витрачені на пацієнта гроші.
Окрім того, розповідають у відомстві, кожна медична послуга матиме вартість, так званий тариф, який буде фіксованим та єдиним для всіх.
На думку експерта з соціальних питань Андрія Павловського, сьогодні складно сказати, якою буде система охорони здоров’я, адже реформа лише стартувала.
«Для об’єктивної оцінки потрібно як мінімум півроку-рік. Тоді можна робити висновки, – розповідає він. – Але експерти уже зараз дають невтішні прогнози. Реформа пробуксовує. Електронні реєстри досі не створено. Там зареєструвалось не більше 5% пацієнтів і 2,5% лікарів. Водночас, передбачається перехід на платну основу пологових будинків. Вважається, що попередня консультація сімейного лікаря буде безкоштовною, а далі, якщо звертатись до профільних фахівців, то за це вже за окрему плату. Частину нібито компенсуватиме держава, а частину виплачуватиме пацієнт. Однак поки що чітких тарифів немає».
Що буде з лікарями
Експерт переконаний, що реформа не запрацює без страхової медицини.
«В Європі та США в основі охорони здоров’я є страхова медицина, – зауважує він. – У нас якось поставили воза поперед коня. Саме страхова медицина є тим конем, що здатний потягнути реформу. Як можна проводити реформу, не маючи для цього фінансової основи? Не зрозуміло. Хіба що – за рахунок пацієнтів, які повинні самотужки всі ці зміни оплачувати. Також сьогодні, фактично, ліквідована система швидкої допомоги. Нині там немає ні лікаря, ні фельдшера – фахових спеціалістів з надання невідкладної допомоги. Є так звані парамедики. Це на рівні медсестри, медбрата, які не можуть кваліфіковано врятувати людину прямо на місці. А у нас більшість смертей при нещасних випадках через те, що вчасно не надана медична допомога. Поки довозитимуть пацієнтів, вони помиратимуть у цих машинах».
За словами Павловського у результаті медреформи в селах і маленьких містах буде проблема з кількістю лікарів, оскільки уряд планує провести там оптимізацію.
«Будуть об’єднувати, або ж закривати медичні пункти по селах, – говорить фахівець. – Робитимуть опорні пункти – один на декілька великих сіл. Тобто людям доведеться добиратись до найближчого медпункту далеко від місця їхнього проживання. Це теж проблема. Ми уже бачили конфліктні ситуації на місцях, коли громадяни протестували проти закриття районних лікарень, поліклінік. Якщо буде так звана оптимізація, то це призведе і до скорочення половини лікарів. Вони будуть лишніми і опиняться на вулиці».
Шукайте деталі в групі Facebook

